Endocrinologia Masculina
Muitos homens passam a vida inteira evitando consultórios médicos, o que pode contribuir para que eles só busquem ajuda quando já possuem doenças em estágios avançados!
A Endocrinologia Masculina envolve, além dos distúrbios hormonais comuns a ambos os sexos, problemas endocrinológicos exclusivos dos homens. Dentre estes problemas podemos destacar o hipogonadismo, isto é, a baixa produção de testosterona ou espermatozoides pelos testículos, a ginecomastia (aumento do tecido glandular da mama masculina), disfunção erétil e infertilidade masculina.
Hipogonadismo Masculino
O hipogonadismo masculino é definido como a incapacidade de produzir adequadamente a testosterona ou ainda a incapacidade de produzir quantidades normais de espermatozoides.
Quando isso ocorre, o médico endocrinologista irá investigar se o problema encontra-se nos testículos (glândulas produtoras de testosterona e espermatozoides) – chamado hipogonadismo primário, ou no sistema nervoso central (hipotálamo ou hipófise), que são glândulas responsáveis por estimular os testículos a cumprirem o seu papel – chamado hipogonadismo secundário.
Em algumas situações, pode haver uma associação entre o hipogonadismo primário e o secundário, como no envelhecimento e em várias doenças sistêmicas (alcoolismo, hepatopatias, anemia falciforme, etc.)
| Principais sintomas associados ao hipogonadismo masculino tardio |
|---|
| Sexuais |
|
| Psíquicos |
|
| Somáticos |
|
Ginecomastia
A ginecomastia é a condição definida como uma proliferação benigna de tecido glandular da mama masculina. Pode ser uni ou bilateral, indolor ou dolorosa, e de tamanho variável, alcançando, às vezes, as proporções de uma mama feminina completamente desenvolvida.
As causas de ginecomastia são classicamente divididas em fisiológicas (que não estão relacionadas a nenhuma doença) e patológicas (relacionada a algum problema de saúde).
Causas fisiológicas de ginecomastia
Ginecomastia pode ocorrer como um processo fisiológico normal em, pelo menos, três estágios da vida, consequente a mudanças hormonais: nos recém-nascidos (ginecomastia neonatal), na adolescência (ginecomastia puberal) e na velhice (ginecomastia senil).
A ginecomastia neonatal é observada, transitoriamente, em 60 a 90% dos recém-nascidos, em razão da passagem pela placenta de estrogênios maternos. Em geral, ela reverte gradualmente em um período de 2 a 3 semanas após o parto, mas pode perdurar por mais tempo. Ela pode ser acompanhada de secreção mamilar, conhecida como “leite de bruxa”.
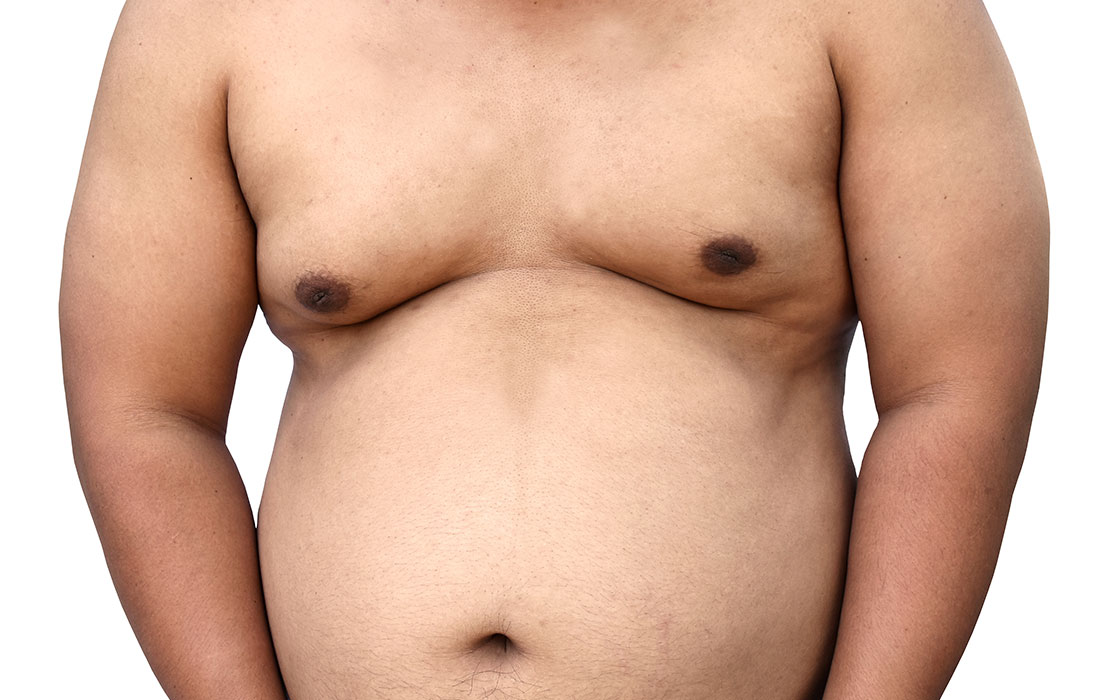
A ginecomastia puberal representa a causa mais comum de ginecomastia em indivíduos jovens, sendo observada em 20 a 70% dos adolescentes. Ela tem um pico de ocorrência entre os 13 e 14 anos e, em geral, regride espontaneamente no período de 6 meses a 3 anos. Contudo, em menos de 5% casos, ela pode ser permanente. Pode ser uni ou bilateral, com dimensões variáveis. Mesmo quando não volumosa, psicologicamente pode ser muito incômoda para o adolescente.
A ginecomastia senil, por sua vez, representa 30 a 85% dos casos de ginecomastia fisiológica. Alterações hormonais, como a diminuição da testosterona, mais bem evidenciadas após os 70 anos, contribuem para um desequilíbrio da relação androgênio/estrogênio no tecido mamário, favorecendo o surgimento de ginecomastia. Além disso, vários idosos podem fazer uso de medicações múltiplas ou ter doença cardíaca ou hepática que contribuam para a ocorrência de ginecomastia.
Causas patológicas de ginecomastia
Qualquer condição que implique redução da produção dos hormônios masculinos ou de sua ação no nível da mama, ou aumento dos níveis circulantes de estrogênios (hormônio tipicamente feminino), pode levar à ginecomastia.
Dentre as causas de ginecomastia patológica, podemos citar:
- Insuficiência testicular adquirida (como por exemplo na orquite viral, causada pelo vírus da caxumba);
- Síndrome de Klinefelter;
- Anorquia congênita (pacientes que nascem sem os testículos);
- Síndrome da insensibilidade ou resistência androgênica (neste caso a testosterona é produzida, mas não consegue atuar por defeito nos seus receptores)
Hermafroditismo verdadeiro; - Hipogonadismo secundário (qualquer doença que afete a hipófise);
- Hiperprolactinemia;
- Hipertireoidismo;
- Doenças adrenais benignas (por exemplo na hiperplasia adrenal congênita);
- Doença renal crônica;
- Síndrome do excesso de aromatase;
- Tumores testiculares;
- Tumores feminilizantes das adrenais e tumores produtores de gonadotrofina coriônica (HCG);
- Ginecomastia induzida por medicamentos (por exemplo espironolactona, finasterida, cetoconazol, etc);
- Uso de esteroides anabolizantes (por aromatização excessiva de andrógenos);
- Uso prolongado de estrogênios por homens (lembrando que esse uso pode ser involuntário – relações sexuais com mulheres em uso de cremes vaginais à base de estrogênios, consumo de carne ou produtos lácteos de vacas tratadas com estrogênios, ingestão de alimentos contendo fitoestrogênios, uso ou contato com cosméticos à base de estrogênios);
Investigação da ginecomastia
Anamnese: Devem-se pesquisar cuidadosamente o uso ou a exposição a medicamentos que possam levar à ginecomastia, como também questionar sobre disfunção erétil ou redução da libido, indicadoras de hipogonadismo. É também muito importante caracterizar a evolução da ginecomastia. Crescimento rápido e progressivo sugere etiologia neoplásica, enquanto a ginecomastia estável é mais compatível com um processo benigno.
Exame Físico: Massas unilaterais, endurecidas, com ou sem descarga sanguinolenta, são indicativas de câncer da mama, enquanto o achado de galactorreia é quase patognomônico dos prolactinomas.
Hábito eunucoide (envergadura maior que altura) e sinais de doença hepática crônica ou de tireotoxicose também devem ser pesquisados. Igualmente importante e mandatório é o exame dos testículos, mesmo em crianças e adolescentes.
Avaliação Laboratorial: Investigação laboratorial se faz necessária em adolescentes com ginecomastia que apresentem galactorreia (saída de secreção láctea pela mama), hábito eunucoide, sintomas de hipogonadismo ou hipertireoidismo, ou tumoração testicular. Também costumamos investigar os adolescentes com ginecomastias volumosas.
Em pacientes adultos, excluindo-se doenças orgânicas, como cirrose, e uso de medicações que causem ginecomastia, costumamos fazer uma avaliação hormonal.
O cariótipo obrigatoriamente deve ser realizado em todo caso de hipogonadismo primário, na investigação da síndrome de Klinefelter (uma das causas mais comuns de ginecomastia puberal persistente).
Tratamento da ginecomastia
A ginecomastia puberal (GP) habitualmente não requer nenhum tratamento. Os pacientes com GP devem ser assegurados de que essa condição em geral é reversível, podendo resolver espontaneamente no período de 6 meses a 3 anos. A ginecomastia idiopática pode, também, regredir espontaneamente.
Terapia específica, medicamentosa ou cirúrgica, pode ser indicada nos casos de ginecomastia puberal ou idiopática que interfiram na vida do paciente por causa de dor importante, constrangimento ou desconforto emocional.
Deve-se tentar inicialmente o tratamento medicamentoso, reservando-se a cirurgia para os casos em que a resposta terapêutica não seja satisfatória para o paciente. De modo geral, a farmacoterapia mostra-se mais eficaz nos primeiros 6 meses do surgimento da ginecomastia. Após 12 meses, há preponderância de um tecido fibrótico que dificilmente responde de maneira adequada, sendo a cirurgia o tratamento de escolha nestas condições.
Disfunção erétil
A disfunção erétil (DE) deve ser definida como a incapacidade persistente de se obter ou manter uma ereção adequada para a atividade sexual satisfatória. Não deve ser confundida com a falta ou diminuição da libido nem com a dificuldade em ejacular ou em atingir o orgasmo.
Entendendo a fisiologia da ereção peniana
Uma ereção normal exige: estímulos sexuais (cognitivos, fantasias, etc.); sistema nervoso central adequado; eixo hipotalâmico-hipofisário-gonadal íntegro; fluxo arterial adequado; mecanismo venoclusivo competente e anatomia peniana funcional.
Causas de disfunção erétil
A disfunção erétil pode ser classificada como psicogênica, orgânica (neurogênica, hormonal, vascular, cavernosa e induzida por medicamentos) ou no seu tipo mais comum, a chamada disfunção sexual mista (psicogênica e orgânica).
Disfunção erétil psicogênica: Temor de desempenho por ansiedade, problemas de relacionamento interpessoal, estresse e doenças psiquiátricas, como depressão e esquizofrenia, comprovadamente estão relacionados com disfunção erétil.
Disfunção erétil neurogênica: Enfermidades ou condições que afetem o sistema nervoso, como alcoolismo, doença de Parkinson, doença de Alzheimer, esclerose múltipla, acidente cerebrovascular (AVC) e traumatismo cerebral frequentemente causam DE por diminuição da libido ou dificuldade em iniciar a ereção. Além disso, lesões medulares, cirurgias radicais (envolvendo a bexiga, a próstata ou o reto) e radioterapia pélvica destroem fibras nervosas envolvidas no processo eretivo.
Disfunção erétil por medicamentos: Várias substâncias implicadas na disfunção erétil (anti-hipertensivos, antidepressivos, ansiolíticos, antipsicóticos, anti-androgênicos).
Disfunção erétil hormonal: No hipogonadismo, a queda de libido é a manifestação clínica mais precoce, sendo a disfunção erétil uma manifestação mais tardia, quando o hipogonadismo é mais grave e mais prolongado. A queda acentuada da testosterona induz, sobretudo, a diminuição da intensidade e da frequência das ereções matinais e noturnas. A hiperprolactinemia também pode causar DE por inibir a secreção pulsátil do GnRH, resultando em hipogonadismo hipogonadotrófico. Hipo e hipertireoidismo podem também cursar com DE.
Os distúrbios endócrinos (com exceção do Diabetes) são provavelmente responsáveis por apenas 3 a 6% de todas as disfunções eréteis orgânicas. O Diabetes, no entanto, por conta da disfunção endotelial envolvida, pode ser responsável por um número muito maior de casos de disfunção erétil, sendo fundamental o controle glicêmico adequado e, quando necessário, uso de medicações com a finalidade de melhorar a função erétil.
Infertilidade masculina
Infertilidade afeta cerca de 8% dos homens em idade reprodutiva. Varicocele, em geral, é a causa mais frequente, sendo um motivo de busca ao consultório do urologista. Os distúrbios hormonais, por sua vez, correspondem a menos de 20% dos casos de infertilidade masculina.
Causas endocrinológicas de infertilidade masculina
- Hipogonadismo;
- Hipotireoidismo;
- Hipertireoidismo;
- Hiperprolactinemia;
- Obesidade;
- Uso de testosterona e outros esteroides anabolizantes (devido a supressão do eixo hipotálamo-hipófise-testículos levando a redução dos espermatozoides).

